プッシャー症候群とは?
プッシャー症候群
プッシャー症候群とは、身体の正中軸が左側へ偏位している状態のことである
あらゆる姿勢で麻痺側へ傾斜し、自らの非麻痺側上下肢を使用して床や床面を押して、正中にしようとする他者の介助に抵抗する
(Davies:1985)
脳卒中患者の介入頻度が増えるにつれ、患者の身体軸が妙に変異している症例を見かけることがありませんか?
いわゆる「プッシャー症候群」と言われるもので、脳血管疾患の急性期や、体性感覚の異常によって引き起こされる姿勢反射障害です。
プッシャー現象とも呼ばれるこの現象は、リハビリテーションにおいてかなりの阻害因子となります。
その特性ゆえに介助量がかなり増大してしまうため、運動療法の阻害因子にもなります。
そんなプッシャー現象について、どのような疾患でどのような対処法があるのかを学んでいきましょう。
プッシャー症候群の原因と特徴
プッシャー現象は体性感覚の異常から引き起こされると推察されています。
いまだに原因が良くわかっていないのですが
- 片麻痺などで身体半分の体性感覚が脱失する
- すると、脱失しているほうの感覚を得ようとして荷重を掛ける
- 麻痺側にドンドン傾き、転倒してしまう
このような流れによってプッシャーは引き起こされます。
もちろん、左右のみならず前後でも起こります。
足底の体性感覚が鈍ければ、たくさん踏ん張ろうとして後ろに転落したり、体を前に前に傾けようとしてきます。
簡単に言うと「均等に体重をかけようとした結果、感覚が弱い方に傾いていってしまう」という現象です。
プッシャー現象は視覚による反応は保たれている
プッシャー現象は「視覚による垂直軸の反応は保たれる」という特徴があります。
つまり視覚による代償や反応は出現するということ。
傾いているからと、セラピストが姿勢を直そうとしても反発するだけなので、視覚からの代償を取り入れた介入をすると良い結果が生まれてきます。
プッシャー現象が出る人は半側空間失認を伴う場合が多い
プッシャー現象のある人は半側空間失認を有している場合が多く、同様に左麻痺である場合も多いです。
プッシャー現象が引き起こされる場合、その病巣は頭頂葉であることが多く、特に右の頭頂葉は空間認知機能をつかさどる領域なので半側空間失認が出やすいと考えられています。
右の頭頂葉の障害なので、左麻痺や半側空間失認が起こりやすいというのも納得です。
逆に左の頭頂葉が障害されてもプッシャー現象は比較的軽度である場合が多いです。
リハビリで必須!プッシャー現象の評価
プッシャー現象の評価のメインは姿勢観察となります。
しかし、プッシャー現象特有の評価リストもあるので、ぜひ使ってみてください。
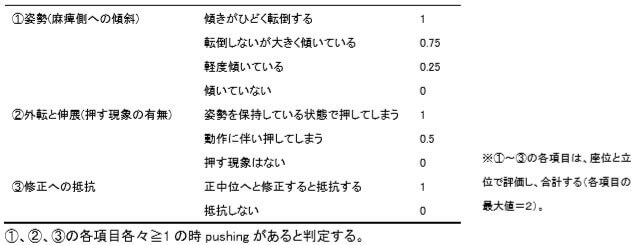
プッシャー現象の評価①:SCP(Scale for Contraversive Pushing)
SCPは自然な姿勢を「座位」「立位」で取ってもらいます。
そして
- 垂直性
- 非麻痺側上下肢の外転・伸展(押す現象)
- 抵抗
の3項目を評価し、合計得点でどの程度プッシャーがあるかを評価するスケールです。
プッシャーが全くない場合は0、プッシャーによる転倒リスクが最大限ある場合は6となります。
「引用|The Balance Evaluation Sysytems Test(BESTest)」
SCP
- 姿勢(麻痺側への傾斜)
傾きがひどく転倒する…1
転倒しないが大きく傾いている…0.75
軽度傾いている…0.25
傾いていない…0 - 外転と伸展(押す現象の有無)
姿勢を保持している状態で押してしまう…1
動作に伴い押してしまう…0.5
押す現象はない…0 - 修正への抵抗
正中位へと修正すると抵抗する…1
抵抗しない…0
1、2、3を座位と立位で実施するので、各項目の最高は2となります。
それが各項目で1以上の時、プッシャーであると判定します。
SCPの結果の活用方法
- 各項目>0、結果として合計≧1.75
- 各項目≧1、結果として合計≧3
このあたりがカットオフとして有効だと考えられています。
この数値から、プッシャー現象の重症度や予後を予測し、ADLの改善に役立てていきます。
プッシャー現象の評価②:姿勢分析
プッシャー現象に対する姿勢の観察と分析は非常に重要です。
基本的に座位姿勢を観察し、分析します。
- 非麻痺側の下腿は傾斜していないか
- 肩甲骨・骨盤の左右差(アライメント)は保たれているか
この2つが重要です。
特に非麻痺側の下腿に着目し
- 端坐位で体幹が正中位になった際に、非麻痺側の下腿が外旋してしまう
- 体幹を麻痺側に傾斜させると下腿は正中位になる
というような状態になっていないか確認しましょう。
プッシャー現象の評価③:片麻痺機能検査と感覚検査
プッシャー現象の根底に脳血管障害があります。
片麻痺機能検査と感覚検査は必須項目であり、特に正確に実施しましょう。
ブルンストローム・ステージ(Brunnstrom stage)を使うより上田の12段階片麻痺機能テストを使うほうがより正確に評価できます。
「片麻痺機能テスト①-(上肢・下肢)」 上田 敏>>>
「片麻痺機能テスト②-手指」 上田 敏>>>
感覚検査も各デルマトーム分類にのっとり
- 正常
- 軽度鈍麻
- 中等度鈍麻
- 銃度鈍麻
- 脱失
の5段階で評価できるといいですね。
臨床で使える!プッシャー現象のリハビリ対処法!
プッシャー現象の患者に対し、どのようなリハビリを進めていけばいいのかを解説します。
言葉で説明したり、徒手的に姿勢を正そうとしても無駄です。
プッシャー対策①:視覚からのフィードバックを入れる
先ほども言った通り、プッシャー現象は「視覚による垂直軸の反応は保たれる」という特徴があります。
ですので、視覚からのフィードバックを入れていき、正しい姿勢コントロールを身に付けさせましょう。
方法はたくさんありますが、教科書的なものを挙げていきますと
- 鏡を使って今の姿勢を理解させる
- 点滴棒などを使い、その垂直線に体を合わせる
- 体性感覚の賦活を促す
などが考えられます。
プッシャー対策②:支持基底面をコントロールする
プッシャー現象がなぜ起こるのか?というと「怖いから」です。
感覚が少ない方にドンドン荷重させるのは、荷重感覚がないのでもっと感覚が欲しい!という意思の表れ。
だから支持基底面を増やしてうまくコントロールしてあげましょう。
- 前方のテーブルに手を置き、支持基底面を増やす
- 昇降ベッドに座り、徐々上げて足部の支持を減らす
- 昇降ベッドに座り、座面を上げて立位を促す
- 健側・麻痺側への重心移動を促す
このように、簡単な課題から徐々に複雑な課題へと移行することでかなりプッシャー現象は軽減していきます。
プッシャー対策③:ポジショニングをしっかりと!
プッシャー現象の多くは、身体アライメントが適正でない場合が多いです。
- 肩甲骨は下制してないか?
- 骨盤は挙上してないか?
- 体幹は回旋してないか?
この3つに気を付けてみてください。
特に肩甲骨は下制・外転しやすく、それによって体幹の崩れが誘発されますので、抑制肢位を取らせると一気に改善させることもできます。
肩外旋・外転・肘伸展・手関節背屈・肩甲骨挙上の姿勢。
イメージとしては、手を後ろについて休憩する感じ。

肩外旋・外転・肘伸展・手関節背屈・肩甲骨挙上
プッシャー対策④:平行棒の高さは高めが基本!
プッシャー患者に立位を取らせる場合、平行棒のバーの高さを適性にするとなぜか上手く立てません。
平行棒の高さは想定より高めにセッティングしましょう。
おへそあたりにセッティングするといい結果が生まれやすい印象です。
それに伴い掴む手の位置も身体の真横でなく、やや前方を掴ませると上手く立てます。
平行棒を高くすることで押し込みを抑制し、前方を掴ませることで支持基底面を増やし、前方重心を促すことができます。
プッシャー対策⑤:歩行道具は点滴棒を使うか、何も持たない
プッシャー現象のある方に杖を持たせても上手く使うことができない場合が多いです。
支持基底面を増やすために歩行器を使っても余計にプッシャーが強くなるだけです。
歩行させるときは、点滴棒を体の前に置き、それを掴んで点滴棒と同じ体の向きになるように歩かせると良いです。
その際、装具(オルトップかSHB)を使用してください。
プッシャー現象のある方が歩くというのは非常に怖いことなので、装具による支持性向上と点滴棒のような目印があると良いです。
それか、後方から抱きかかえるように介助し、左右の重心移動を促しながら歩行するという手もあります。
後方から抱きかかえることで指示面が増大し、安心感を与えます。
プッシャー対策⑥:姿勢反射を促す
プッシャー現象の多くは姿勢反射が上手く出ません。
- 立ち直り反応は出ているか?
- パラシュート反応はでているか?
- 保護伸展反応は出ているか?
これらも確認しましょう。
もしかしたら脳血管障害により、病的反射や原始反射が出現しているのかもしれません。
それらが姿勢保持の阻害因子になっている可能性もあるので、姿勢反射を促すことも重要となります。
短座位で、足底をついた状態で左右に重心移動させることで反射を促すこともできます。
プッシャー現象の予後
プッシャー現象は時間が経つにつれて徐々に良くなっていきます。
脳血管障害による脳浮腫が吸収されていくからですが、長い時間がかかります。
プッシャー現象の出現により、ADLとリハビリが阻害されるので身体機能の改善も思うように進まなくなってしまう場合も多く、結果的に入院期間が長くなります。
しかもプッシャー現象だけならまだしも、半側空間失認を中心とした高次脳機能障害が複数あるばあいが多いので、その治療は困難を極めます。
様々な要因を考えながら、アプローチ法を検討し患者に適したリハビリを提供していけるといいですね。
まとめ
プッシャー現象は患者は「正常に保とう」としているけど、体性感覚の異常から姿勢制御が上手くできないやっかいな現象です。
しかし、プッシャー現象が軽減すれば、患者のADLもグンとよくなっていく場合も多いのでプッシャーに対するアプローチ法を知っているか否かは理学療法士にとって重要なことです。
プッシャー現象に対する論文や研究も多く、情報もたくさんあるのでぜひ参考にしてみることをおすすめします。
ぼくたちがアプローチしなければ、患者さんは良くなりません。
これを機に、プッシャー現象(プッシャー症候群)について学んでみてはいかがでしょうか。
プッシャー現象に関参考書。
プッシャー現象を受け持った理学療法士は必ず手に取ると言われている神本です。
ここまで読み切ったあなたは絶対に読んだほうが良い!